Instituto Nacional del Cáncer
Fecha de publicación: Dec 15, 2022
Resumen de información revisada por expertos acerca del tratamiento de cáncer de seno (mama) durante el embarazo.
Cáncer de seno (mama) durante el embarazo
Información general sobre el tratamiento del cáncer de mama durante el embarazo
Key Points for this Section
- El cáncer de mama es una enfermedad en la que se forman células malignas (cancerosas) en los tejidos de la mama.
- A veces el cáncer de mama ocurre en las mujeres embarazadas o que acaban de dar luz.
- Los signos de cáncer de mama incluyen una masa o un cambio en la mama.
- A veces es difícil detectar (encontrar) el cáncer de mama temprano en las mujeres durante el embarazo o la lactancia.
- Los exámenes de la mama deben formar parte de los controles prenatales y posnatales.
- Para diagnosticar el cáncer de mama, se utilizan pruebas para examinar las mamas.
- Si se encuentra cáncer, se hacen pruebas para estudiar las células cancerosas.
- Ciertos factores afectan el pronóstico (probabilidad de recuperación) y las opciones de tratamiento.
El cáncer de mama es una enfermedad en la que se forman células malignas (cancerosas) en los tejidos de la mama.
La mama está compuesta por lóbulos y conductos. Cada mama tiene de 15 a 20 secciones llamadas lóbulos. Cada lóbulo contiene muchas secciones pequeñas llamadas lobulillos. Los lobulillos terminan en docenas de bulbos minúsculos que producen leche. Los lóbulos, los lobulillos y los bulbos están conectados por tubos estrechos llamados conductos.
 Anatomía de la mama femenina. Se muestran el pezón y la aréola en la parte externa de la mama. También se muestran los ganglios linfáticos, los lóbulos, los lobulillos, los conductos y otras partes internas de la mama.
Anatomía de la mama femenina. Se muestran el pezón y la aréola en la parte externa de la mama. También se muestran los ganglios linfáticos, los lóbulos, los lobulillos, los conductos y otras partes internas de la mama.
Cada mama también tiene vasos sanguíneos y vasos linfáticos. Los vasos linfáticos transportan un líquido acuoso casi incoloro que se llama linfa. Los vasos linfáticos transportan linfa entre los ganglios linfáticos. Los ganglios linfáticos son estructuras pequeñas en forma de frijol que se encuentran en todo el cuerpo. Estos filtran la linfa y almacenan los glóbulos blancos que ayudan a combatir infecciones y enfermedades. Hay grupos de ganglios linfáticos cerca de la mama en la axila (debajo del brazo), por encima de la clavícula y en el tórax.
A veces el cáncer de mama ocurre en las mujeres embarazadas o que acaban de dar luz.
El cáncer de mama se presenta en 1 de cada 3000 embarazos. Es más frecuente en las mujeres de 32 a 38 años. Debido a que muchas mujeres ahora eligen esperar más para tener hijos, es probable que aumente el número de casos nuevos de cáncer de mama durante el embarazo.
Los signos de cáncer de mama incluyen una masa o un cambio en la mama.
Estos y otros signos pueden obedecer a un cáncer de mama u a otras afecciones. Consulte con su médico si tiene alguno de los siguientes signos o síntomas:
- Una masa o engrosamiento en la mama o cerca de esta, o en el área de la axila.
- Cambio en el tamaño o la forma de la mama.
- Hoyuelos o arrugas en la piel de la mama.
- Un pezón que se hunde hacia adentro de la mama.
- Líquido que sale del pezón, que no es leche materna, en especial, si tiene sangre.
- Piel con escamas, roja o hinchada en la mama, el pezón o la aréola (área oscura de piel que rodea el pezón).
- Hoyuelos en la mama que se parecen a la cáscara de naranja (piel de naranja).
A veces es difícil detectar (encontrar) el cáncer de mama temprano en las mujeres durante el embarazo o la lactancia.
Por lo general, las mamas se agrandan, se vuelven sensibles o tienen pequeños bultos cuando las mujeres están embarazadas, amamantan o acaban de dar a luz. Esto se debe a cambios hormonales que son normales durante el embarazo. Estos cambios dificultan la detección de masas pequeñas. También es posible que las mamas se vuelvan más densas. Cuando las mamas son densas, es más difícil detectar el cáncer de mama mediante una mamografía. Debido a que estos cambios en la mama pueden demorar el diagnóstico, el cáncer de mama en estas mujeres se suele detectar en un estadio más avanzado.
Los exámenes de la mama deben formar parte de los controles prenatales y posnatales.
Para detectar el cáncer de mama durante el embarazo o la lactancia, las mujeres se deben autoexaminar las mamas. Además, las mujeres deben recibir un examen clínico de la mama durante los controles prenatales y posnatales de rutina. Hable con su médico si nota cualquier cambio inesperado o preocupante en las mamas.
Para diagnosticar el cáncer de mama, se utilizan pruebas para examinar las mamas.
Es posible que se usen las siguientes pruebas y procedimientos:
- Examen físico y antecedentes de salud: examen del cuerpo para revisar el estado general de salud e identificar cualquier signo de enfermedad, como masas o cualquier otra cosa que parezca anormal. También se toman datos sobre los hábitos de salud, los antecedentes de enfermedades y los tratamientos anteriores.
- Examen clínico de la mama (ECM): examen de la mama realizado por un médico u otro profesional de la salud. El médico palpará con cuidado las mamas y el área debajo de los brazos para buscar masas o cualquier otra cosa fuera de lo común.
- Ecografía: procedimiento para el que se hacen rebotar ondas de sonido de alta energía (ultrasónicas) en los tejidos u órganos internos a fin de producir ecos. Los ecos forman una imagen de los tejidos del cuerpo que se llama ecograma. La imagen se puede imprimir para observar más tarde.
- Mamografía:radiografía de la mama. Es posible realizar una mamografía con muy poco riesgo para el feto. A veces las mamografías en las mujeres embarazadas dan un resultado negativo aunque haya cáncer.
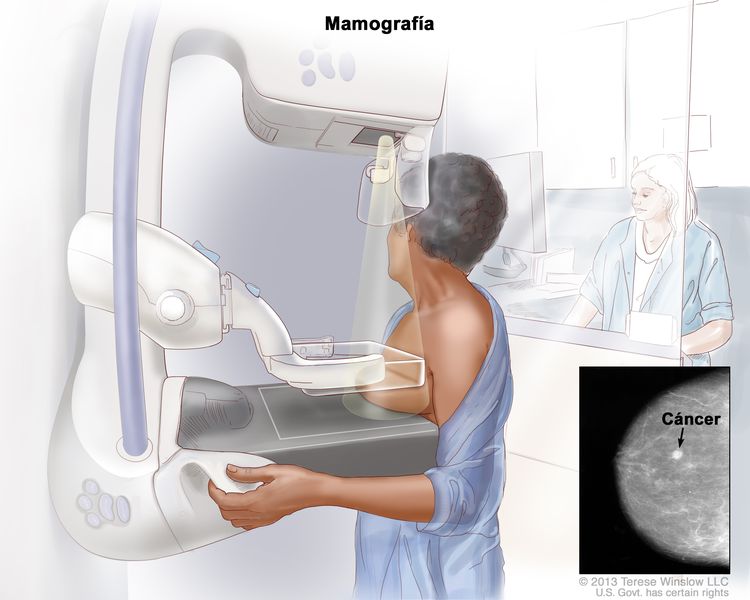 Mamografía. La mama se presiona entre dos placas y se usan rayos-X para crear imágenes del tejido de la mama (mamograma).
Mamografía. La mama se presiona entre dos placas y se usan rayos-X para crear imágenes del tejido de la mama (mamograma). - Biopsia: extracción de células o tejidos para que un patólogo los observe al microscopio y determine si hay signos de cáncer. Si se encuentra una masa en la mama, se puede realizar una biopsia.
Hay tres tipos de biopsia de la mama:
- Biopsia por escisión: extracción completa de una masa de tejido.
- Biopsia por punción con aguja gruesa: extracción de tejido mediante una aguja ancha.
- Biopsia por aspiración con aguja fina (AAF): extracción de tejido o líquido mediante una aguja fina.
Si se encuentra cáncer, se hacen pruebas para estudiar las células cancerosas.
El mejor tratamiento se decide según los resultados de estas pruebas y el trimestre del embarazo. Las pruebas ofrecen información sobre los siguientes aspectos:
- La rapidez con que crece el cáncer.
- La probabilidad de que el cáncer se disemine a otras partes del cuerpo.
- La eficacia de ciertos tratamientos.
- La probabilidad de que el cáncer recidive (vuelva).
Las pruebas son las siguientes:
- Prueba de receptores de estrógeno y progesterona: prueba que se usa para medir la cantidad de receptores de estrógeno y progesterona (hormonas) en el tejido canceroso. Si se encuentran más receptores de estrógeno y progesterona que lo normal, el cáncer se describe como positivo para el receptor de estrógeno o positivo para el receptor de progesterona. Es posible que este tipo de cáncer de mama crezca más rápido. Los resultados de esta prueba indican si el tratamiento que bloquea el estrógeno y la progesterona administrado después de que nace el bebé sirve para detener el crecimiento del cáncer.
- Prueba del receptor 2 del factor de crecimiento epidérmico humano (HER2/neu):prueba de laboratorio para medir la cantidad de genesHER2/neu y de proteína HER2/neu que hay en una muestra de tejido. Si se encuentran más genes HER2/neu o una concentración más alta de proteína HER2/neu que la normal, el cáncer se describe como positivo para HER2/neu. Este tipo de cáncer puede crecer más rápido y es más probable que se disemine a otras partes del cuerpo. El cáncer se puede tratar con medicamentos dirigidos a la proteína HER2/neu, como el trastuzumab y el pertuzumab, después de que nace el bebé.
- Pruebas multigénicas: pruebas en las que se estudian muestras de tejidos para observar la actividad de muchos genes al mismo tiempo. Es posible que estas pruebas ayuden a pronosticar si el cáncer se diseminará a otras partes del cuerpo o si recidivará (volverá).
- Oncotype DX: esta prueba se usa para predecir si el cáncer de mama en estadio I o estadio II que es positivo para el receptor de estrógeno y tiene ganglios linfáticos negativos se diseminará a otras partes del cuerpo. A veces cuando el riesgo de que el cáncer se disemine es alto, se usa quimioterapia para disminuir el riesgo.
- MammaPrint: prueba por la que se analiza la actividad de 70 genes en el tejido de mama canceroso. Se usa en mujeres con cáncer de mama invasivo en estadio temprano que no se diseminó a los ganglios linfáticos, o que se diseminó a 3 o menos ganglios linfáticos. El nivel de actividad de estos genes ayuda a pronosticar si el cáncer de mama se diseminará a otras partes del cuerpo o volverá. Si el resultado indica que hay un riesgo alto de que el cáncer se disemine o vuelva, se puede administrar quimioterapia para disminuir el riesgo.
Ciertos factores afectan el pronóstico (probabilidad de recuperación) y las opciones de tratamiento.
El pronóstico y las opciones de tratamiento dependen de los siguientes aspectos:
- El estadio del cáncer (tamaño del tumor y si el cáncer solo está en la mama o se diseminó a otras partes del cuerpo).
- Tipo de cáncer de mama.
- El trimestre del embarazo.
- La presencia de signos o síntomas.
- El estado general de salud de la paciente.
Estadios del cáncer de mama
Key Points for this Section
- Después de que se diagnostica el cáncer de mama, se hacen pruebas para determinar si las células cancerosas se diseminaron dentro de la mama o a otras partes del cuerpo.
- El cáncer se disemina en el cuerpo de tres maneras.
- Es posible que el cáncer se disemine desde donde comenzó hasta otras partes del cuerpo.
- El estadio del cáncer de mama se determina según el tamaño y la ubicación del tumor primario, la diseminación del cáncer a los ganglios linfáticos cercanos o a otras partes del cuerpo, el grado del tumor y la presencia de ciertos biomarcadores.
- El sistema TNM se usa para describir el tamaño del tumor primario y la diseminación del cáncer a los ganglios linfáticos cercanos o a otras partes del cuerpo.
- Tumor (T): tamaño y ubicación del tumor.
- Ganglio linfático (N): tamaño y ubicación de los ganglios linfáticos donde se diseminó el cáncer.
- Metástasis (M): diseminación del cáncer a otras partes del cuerpo.
- El grado de un tumor se usa para describir cuán rápido se podría multiplicar y diseminar un tumor de mama.
- Las pruebas de biomarcadores sirven para saber si las células de cáncer de mama tienen ciertos receptores.
- Para determinar el estadio del cáncer de mama, se combina el uso del sistema TNM, el sistema de clasificación por grado y la detección de biomarcadores.
- Consulte a su médico para conocer el estadio del cáncer de mama y saber cómo se usa para planificar el mejor tratamiento.
Después de que se diagnostica el cáncer de mama, se hacen pruebas para determinar si las células cancerosas se diseminaron dentro de la mama o a otras partes del cuerpo.
El proceso que se usa para determinar si el cáncer se diseminó dentro de la mama o a otras partes del cuerpo se llama estadificación. La información que se obtiene del proceso de estadificación determina el estadio de la enfermedad. Es importante conocer el estadio para planificar el tratamiento.
Es posible que algunos procedimientos expongan al feto a radiación o tintes que causan daño. Estos procedimientos solo se hacen si son absolutamente necesarios. Se toman algunas medidas, como usar un protector de plomo para cubrir el abdomen, con el fin de proteger el feto de la radiación tanto como sea posible.
Para estadificar el cáncer de mama durante el embarazo, se utilizan las siguientes pruebas y procedimientos:
- Radiografía del tórax: radiografía de los órganos y huesos del interior del tórax. Un rayo X es un tipo de haz de energía que puede atravesar el cuerpo y plasmarse en una película que muestra una imagen de áreas del interior del cuerpo.
- Gammagrafía ósea: procedimiento para verificar si hay células en los huesos que se multiplican rápido, como las células cancerosas. Se inyecta una cantidad muy pequeña de material radiactivo en una vena y este recorre el torrente sanguíneo. El material radiactivo se acumula en los huesos con cáncer y se detecta con un escáner.
- Ecografía: procedimiento para el que se hacen rebotar ondas de sonido de alta energía (ultrasónicas) en los tejidos u órganos internos, como los del hígado, a fin de producir ecos. Los ecos forman una imagen de los tejidos del cuerpo que se llama ecograma. La imagen se puede imprimir para observar más tarde.
- Imágenes por resonancia magnética (IRM): procedimiento para el que se utiliza un imán, ondas de radio y una computadora a fin de crear una serie de imágenes detalladas de áreas del interior del cuerpo, como el encéfalo. Este procedimiento también se llama imágenes por resonancia magnética nuclear (IRMN).
El cáncer se disemina en el cuerpo de tres maneras.
El cáncer se puede diseminar a través del tejido, el sistema linfático y la sangre:
- Tejido. El cáncer se disemina desde donde comenzó y se extiende hacia las áreas cercanas.
- Sistema linfático. El cáncer se disemina desde donde comenzó y entra en el sistema linfático. El cáncer se desplaza a través de los vasos linfáticos a otras partes del cuerpo.
- Sangre. El cáncer se disemina desde donde comenzó y entra en la sangre. El cáncer se desplaza a través de los vasos sanguíneos a otras partes del cuerpo.
Es posible que el cáncer se disemine desde donde comenzó hasta otras partes del cuerpo.
Cuando el cáncer se disemina a otra parte del cuerpo, se llama metástasis. Las células cancerosas se desprenden de donde se originaron (el tumor primario) y se desplazan a través del sistema linfático o la sangre.
- Sistema linfático. El cáncer penetra el sistema linfático, se desplaza a través de los vasos linfáticos, y forma un tumor (tumor metastásico) en otra parte del cuerpo.
- Sangre. El cáncer penetra la sangre, se desplaza a través de los vasos sanguíneos, y forma un tumor (tumor metastásico) en otra parte del cuerpo.
El tumor metastásico es el mismo tipo de cáncer que el tumor primario. Por ejemplo, si el cáncer de mama se disemina al hueso, las células cancerosas en el hueso son en realidad células de cáncer de mama. La enfermedad es cáncer metastásico de mama, no cáncer de hueso.
metastasis: how cancer spreads-SpanishMuchas muertes por cáncer se producen cuando el cáncer viaja desde el tumor original y se disemina a otros tejidos y órganos. Esto se llama cáncer metastásico. En este video se muestra cómo las células cancerosas viajan desde el lugar en el cuerpo donde se formaron hasta otras partes del cuerpo.El estadio del cáncer de mama se determina según el tamaño y la ubicación del tumor primario, la diseminación del cáncer a los ganglios linfáticos cercanos o a otras partes del cuerpo, el grado del tumor y la presencia de ciertos biomarcadores.
Es importante saber el estadio del cáncer de mama para planificar el mejor tratamiento y entender el pronóstico.
Hay tres tipos de grupos de estadios para el cáncer de mama:
- Estadio clínico pronóstico: primer estadio que se asigna a todas las pacientes según la información sobre antecedentes médicos, el examen físico, las pruebas con imágenes (si hay) y las biopsias. El estadio clínico pronóstico se describe de acuerdo con el sistema de estadificación TNM, el grado del tumor y la detección de biomarcadores (ER, PR, HER2). Durante la estadificación clínica, se usa la mamografía o la ecografía para verificar si hay signos de cáncer en los ganglios linfáticos.
- Estadio patológico pronóstico: estadio que se usa después de la cirugía, cuando esta se usa como primer tratamiento. El estadio pronóstico patológico se determina según toda la información clínica, la detección de biomarcadores y los resultados de las pruebas de laboratorio del tejido de mama y de los ganglios linfáticos que se extirparon durante la cirugía.
- Estadio anatómico: estadio que se determina según el tamaño y la diseminación del cáncer descrita en el sistema TNM. El estadio anatómico se usa en algunas partes del mundo en las que aún no hay pruebas de biomarcadores. No se usa en los Estados Unidos.
El sistema TNM se usa para describir el tamaño del tumor primario y la diseminación del cáncer a los ganglios linfáticos cercanos o a otras partes del cuerpo.
A continuación se describe el cáncer de mama según el sistema TNM.
Tumor (T): tamaño y ubicación del tumor.
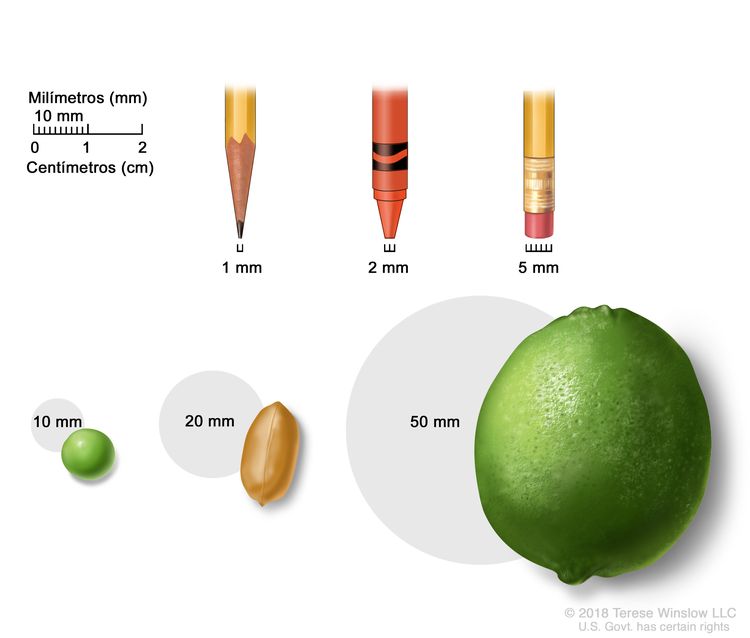 Por lo general, el tamaño de un tumor se mide en milímetros (mm) o centímetros (cm). Algunos objetos comunes que se usan para mostrar el tamaño de un tumor en mm son los siguientes: la punta fina de un lápiz (1 mm), la punta de un crayón nuevo (2 mm), la goma de borrar de un lápiz (5 mm), una arveja (10 mm), un maní (20 mm) y una lima (50 mm).
Por lo general, el tamaño de un tumor se mide en milímetros (mm) o centímetros (cm). Algunos objetos comunes que se usan para mostrar el tamaño de un tumor en mm son los siguientes: la punta fina de un lápiz (1 mm), la punta de un crayón nuevo (2 mm), la goma de borrar de un lápiz (5 mm), una arveja (10 mm), un maní (20 mm) y una lima (50 mm).
- TX: tumor primario no evaluable.
- T0: no hay signos de tumor primario en la mama.
- Tis: carcinoma in situ. Hay dos tipos de carcinoma de mama in situ:
- Tis (carcinoma ductal in situ): el carcinoma ductal in situ (CDIS) es una afección por la que se encuentran células anormales en el revestimiento de un conducto de la mama. Las células anormales no se diseminaron fuera del conducto a otros tejidos de la mama. A veces, el CDIS se convierte en cáncer de mama invasivo y se disemina a otros tejidos. Por el momento, no hay forma de saber cuáles lesiones se volverán invasivas.
- Tis (enfermedad de Paget): la enfermedad de Paget del pezón es una afección por la que se encuentran células anormales en la piel del pezón, y es posible que se diseminen a la aréola. Para esta enfermedad no se usan los estadios del sistema TNM. Sin embargo, si se encuentra enfermedad de Paget y cáncer de mama invasivo, se usa el sistema TNM para determinar el estadio del cáncer de mama invasivo.
- T1: el tumor mide 20 mm o menos. Hay 4 subtipos de tumor T1 según el tamaño del tumor:
- T1mi: el tumor mide 1 mm o menos.
- T1a: el tumor mide más de 1 mm, pero no más de 5 mm.
- T1b: el tumor mide más de 5 mm pero no más de 10 mm.
- T1c: el tumor mide más de 10 mm pero no más de 20 mm.
- T2: el tumor mide más de 20 mm pero no más de 50 mm.
- T3: el tumor mide más de 50 mm.
- T4: el tumor se define de una de las siguientes formas:
- T4a: el tumor se diseminó a la pared torácica.
- T4b: el tumor se diseminó a la piel; hay ulceración superficial en la piel de la mama, se formaron pequeños nódulos tumorales en la mama donde se encuentra el tumor primario, y a veces hay hinchazón en la piel de la mama.
- T4c: el tumor se diseminó a la pared torácica y la piel.
- T4d: cáncer de mama inflamatorio; un tercio o más de la piel de la mama está enrojecida e hinchada (esto se llama piel de naranja).
Ganglio linfático (N): tamaño y ubicación de los ganglios linfáticos donde se diseminó el cáncer.
Cuando se extirpan ganglios linfáticos en la cirugía, un patólogo los examina al microscopio y usa la estadificación patológica para describirlos. La estadificación patológica de los ganglios linfáticos se describe a continuación.
- NX: ganglios linfáticos no evaluables.
- N0: no hay signos de cáncer en los ganglios linfáticos, o en los ganglios linfáticos hay grupos diminutos de células cancerosas que miden no más de 0,2 mm.
- N1: el cáncer se define de una de las siguientes formas:
- N1mi: el cáncer se diseminó a los ganglios linfáticos axilares (debajo del brazo) y mide más de 0,2 mm pero no más de 2 mm.
- N1a: el cáncer se diseminó hasta 1 a 3 ganglios linfáticos axilares, y el cáncer de por lo menos 1 de los ganglios linfáticos mide más de 2 mm.
- N1b: el cáncer se diseminó a los ganglios linfáticos cercanos al esternón del mismo lado del cuerpo que el tumor primario; el cáncer mide más de 0,2 mm y se detecta mediante biopsia de ganglio linfático centinela. No se encuentra cáncer en los ganglios linfáticos axilares.
- N1c: el cáncer se diseminó hasta 1 a 3 ganglios linfáticos axilares y el cáncer de por lo menos 1 de los ganglios linfáticos mide más de 2 mm. El cáncer también se detecta mediante biopsia de ganglio linfático centinela en los ganglios linfáticos cercanos al esternón del mismo lado del cuerpo que el tumor primario.
- N2: el cáncer se define de una de las siguientes formas:
- N2a: el cáncer se diseminó hasta 4 a 9 ganglios linfáticos axilares y el cáncer de por lo menos 1 de los ganglios linfáticos mide más de 2 mm.
- N2b: el cáncer se diseminó a los ganglios linfáticos cercanos al esternón y se detecta mediante pruebas con imágenes. No se encuentra cáncer los ganglios linfáticos axilares mediante biopsia de ganglio linfático centinela ni disección de ganglios linfáticos.
- N3: el cáncer se define de una de las siguientes formas:
- N3a: el cáncer se diseminó a 10 o más ganglios linfáticos axilares y el cáncer de por lo menos 1 de los ganglios linfáticos mide más de 2 mm, o el cáncer se diseminó a los ganglios linfáticos debajo de la clavícula.
- N3b: se presenta una de las siguientes situaciones:
El cáncer se diseminó hasta 1 a 9 ganglios linfáticos axilares y el cáncer de por lo menos 1 de los ganglios linfáticos mide más de 2 mm. Además, el cáncer se diseminó a los ganglios linfáticos cercanos al esternón y se detecta mediante pruebas con imágenes.
El cáncer se diseminó hasta 4 a 9 ganglios linfáticos axilares y el cáncer de por lo menos 1 de los ganglios linfáticos mide más de 2 mm. Además, el cáncer se diseminó a los ganglios linfáticos cercanos al esternón del mismo lado del cuerpo que el tumor primario; el cáncer mide más de 0,2 mm y se detecta mediante biopsia de ganglio linfático centinela.
- N3c: el cáncer se diseminó a los ganglios linfáticos por encima de la clavícula, del mismo lado del cuerpo que el tumor primario.
La estadificación clínica se llama así cuando los ganglios linfáticos se examinan mediante una mamografía o una ecografía. En este sumario no se describe la estadificación clínica de los ganglios linfáticos.
Metástasis (M): diseminación del cáncer a otras partes del cuerpo.
- M0: no hay signos de que el cáncer se haya diseminado a otras partes del cuerpo.
- M1: el cáncer se diseminó a otras partes del cuerpo; casi siempre al hueso, los pulmones, el hígado o el encéfalo. Si el cáncer se diseminó a ganglios linfáticos distantes, el cáncer en los ganglios linfáticos mide más de 0,2 mm. El cáncer se llama cáncer de mama metastásico.
El grado de un tumor se usa para describir cuán rápido se podría multiplicar y diseminar un tumor de mama.
El sistema de grados describe un tumor según cuán anormales se ven las células y los tejidos cancerosos al microscopio, y cuán rápido se podrían multiplicar y diseminar estas células. Las células cancerosas de grado bajo se parecen más a las células normales y tienden a multiplicarse y diseminarse más lento que las células cancerosas de grado alto. Para describir cuán anormales son las células y tejidos cancerosos, el patólogo evaluará las siguientes tres características:
- La cantidad de tejido tumoral que tiene conductos mamarios normales.
- El tamaño y la forma del núcleo de las células tumorales.
- La cantidad de células que se están dividiendo; esto mide cuán rápido crecen y se multiplican las células tumorales.
Para cada una de las categorías, el patólogo asigna un puntaje del 1 al 3. Un puntaje de 1 significa que la mayor parte de las células y el tejido del tumor se parecen mucho a las células y el tejido normales, y un puntaje de 3 significa que las células y el tejido se ven muy anormales. La suma de los puntajes para cada una de estas características, da entre 3 y 9 en total.
Hay tres grados posibles:
- Puntaje total de 3 a 5: G1 (grado bajo o bien diferenciado).
- Puntaje total de 6 a 7: G2 (grado intermedio o moderadamente diferenciado).
- Puntaje total de 8 a 9: G3 (grado alto o poco diferenciado).
Las pruebas de biomarcadores sirven para saber si las células de cáncer de mama tienen ciertos receptores.
En la mama, las células sanas y algunas células cancerosas tienen receptores (biomarcadores) que se unen a las hormonasestrógeno y progesterona. Se necesitan estas hormonas para que las células sanas y algunas células cancerosas se formen y se multipliquen. Para verificar la presencia de estos biomarcadores, se extraen muestras de tejido con células cancerosas durante una biopsia o una cirugía. Las muestras se analizan en el laboratorio para determinar si las células cancerosas de la mama tienen receptores de estrógeno o receptores de progesterona.
Otro tipo de receptor (biomarcador) que está en la superficie de todas las células de cáncer de mama se llama HER2. Se necesitan receptores HER2 para que las células de cáncer de mama se formen y se multipliquen.
Las pruebas de biomarcadores para el cáncer de mama son las siguientes:
- Prueba del receptor de estrógeno (ER). Si las células de cáncer de mama tienen receptores de estrógeno, estas se describen como células positivas para el receptor de estrógeno (ER+). Si las células de cáncer de mama no tienen receptores de estrógeno, estas se describen como células negativas para el receptor de estrógeno (ER-).
- Prueba del receptor de progesterona (PR). Si las células de cáncer de mama tienen receptores de progesterona, estas se describen como células positivas para el receptor de progesterona (PR+). Si las células de cáncer de mama no tienen receptores de progesterona, estas se describen como células negativas para el receptor de progesterona (PR-).
- Prueba del receptor 2 del factor de crecimiento epidérmico humano (HER2/neu o HER2). Si las células de cáncer de mama tienen una cantidad más grande que la normal de receptores HER2 en la superficie, estas se describen como células positivas para HER2 (HER2+). Si las células de cáncer de mama tienen una cantidad normal de HER2 en la superficie, estas se describen como células negativas para HER2 (HER2-). Es probable que las células del cáncer de mama HER2+ se formen y se multipliquen más rápido que las células del cáncer de mama HER2-.
A veces las células de cáncer de mama se describen como triple negativas o triple positivas según los resultados de las pruebas.
- Células triple negativas. Si las células de cáncer de mama no tienen receptores de estrógeno, receptores de progesterona ni una cantidad más grande que la normal de receptores HER2, estas se describen como triple negativas.
- Células triple positivas. Si las células de cáncer de mama tienen receptores de estrógeno, receptores de progesterona y, además, una cantidad más grande que la normal de receptores HER2, estas se describen como triple positivas.
Es importante saber el resultado de las pruebas del receptor de estrógeno, el receptor de progesterona y el receptor HER2 para determinar el mejor tratamiento. Hay medicamentos que impiden que los receptores se unan a las hormonas estrógeno y progesterona, y detienen el crecimiento del cáncer. Hay otros medicamentos que se usan para bloquear los receptores HER2 en la superficie de las células de cáncer de mama y detienen el crecimiento del cáncer.
Para determinar el estadio del cáncer de mama, se combina el uso del sistema TNM, el sistema de clasificación por grado y la detección de biomarcadores.
Los siguientes son tres ejemplos que combinan el sistema TNM, el sistema de clasificación por grado y la detección de biomarcadores para determinar el estadio pronóstico patológico del cáncer de mama de una mujer cuyo primer tratamiento fue la cirugía.
El cáncer se encuentra en estadio IIA si el tumor mide 30 mm (T2), no se diseminó a los ganglios linfáticos cercanos (N0), no se diseminó a partes distantes del cuerpo (M0) y, además, tiene las siguientes características:
- Grado 1
- HER2+
- ER-
- PR-
El cáncer se encuentra en estadio IIIA si el tumor mide 53 mm (T3), se diseminó hasta 4 a 9 ganglios linfáticos axilares (N2), no se diseminó a otras partes del cuerpo (M0) y, además, tiene las siguientes características:
- Grado 2
- HER2+
- ER+
- PR-
El cáncer se encuentra en estadio IV (cáncer de mama metastásico) si el tumor mide 65 mm (T3), se diseminó a 3 ganglios linfáticos axilares (N1a), se diseminó al pulmón (M1) y, además, tiene las siguientes características:
- Grado 1
- HER2+
- ER-
- PR-
Consulte a su médico para conocer el estadio del cáncer de mama y saber cómo se usa para planificar el mejor tratamiento.
Después de la cirugía, el médico recibirá un informe de patología que describe el tamaño y la ubicación del tumor primario, la diseminación del cáncer a los ganglios linfáticos cercanos, el grado del tumor y la presencia de ciertos biomarcadores. El informe de patología y otros resultados de pruebas se usan para determinar el estadio del cáncer de mama.
Es probable que tenga muchas preguntas. Pida a su médico que le explique cómo se usa la estadificación para decidir sobre las mejores opciones de tratamiento para el cáncer; además, pregunte si hay ensayos clínicos adecuados para usted.
Aspectos generales de las opciones de tratamiento
Key Points for this Section
- Las opciones de tratamiento para las mujeres embarazadas dependen del estadio de la enfermedad y el trimestre del embarazo.
- Se utilizan tres tipos de tratamiento estándar:
- Cirugía
- Radioterapia
- Quimioterapia
- Interrumpir un embarazo no parece mejorar la probabilidad de supervivencia de la madre.
- A veces el tratamiento del cáncer de mama causa efectos secundarios.
Las opciones de tratamiento para las mujeres embarazadas dependen del estadio de la enfermedad y el trimestre del embarazo.
Se utilizan tres tipos de tratamiento estándar:
Cirugía
La mayoría de las pacientes embarazadas con cáncer de mama se someten a cirugía para extirpar la mama. Es posible que se extirpen algunos de los ganglios linfáticos debajo del brazo para que un patólogo los observe al microscopio y determine si hay signos de cáncer.
Los tipos de cirugía para extirpar el cáncer de mama son los siguientes:
- Mastectomía radical modificada: cirugía para extirpar toda la mama que tiene cáncer; es posible que incluya la resección del pezón, la aréola (piel de color oscuro que rodea el pezón) y la piel que cubre el pecho. También se extirpan la mayoría de los ganglios linfáticos debajo del brazo.
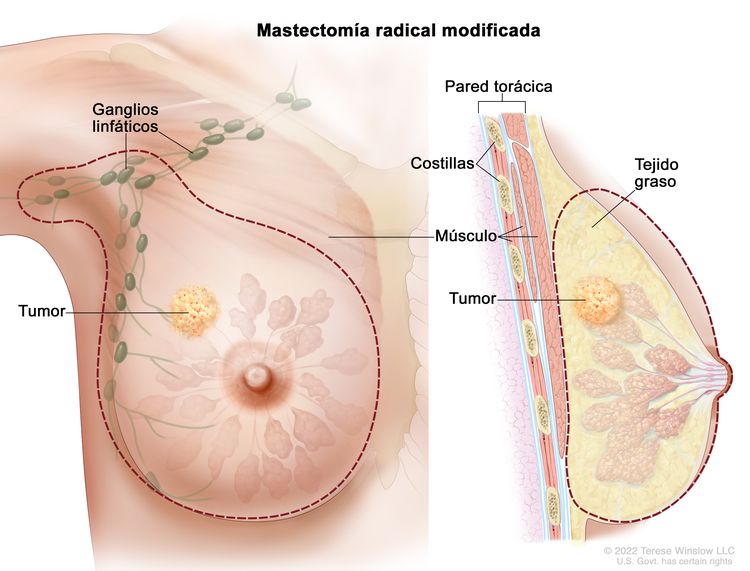 Mastectomía radical modificada. Se extirpa toda la mama y la mayoría de los ganglios linfáticos de la axila.
Mastectomía radical modificada. Se extirpa toda la mama y la mayoría de los ganglios linfáticos de la axila. - Cirugía con conservación de la mama: operación por la que se extirpa el cáncer y parte del tejido que lo rodea, pero no se extirpa la mama. También se puede extirpar una parte del revestimiento de la pared torácica si el cáncer se encuentra muy cerca de esta. Este tipo de cirugía también se conoce como lumpectomía, mastectomía parcial, mastectomía segmentaria, cuadrantectomía, cirugía para conservar la mama o cirugía para preservar la mama.
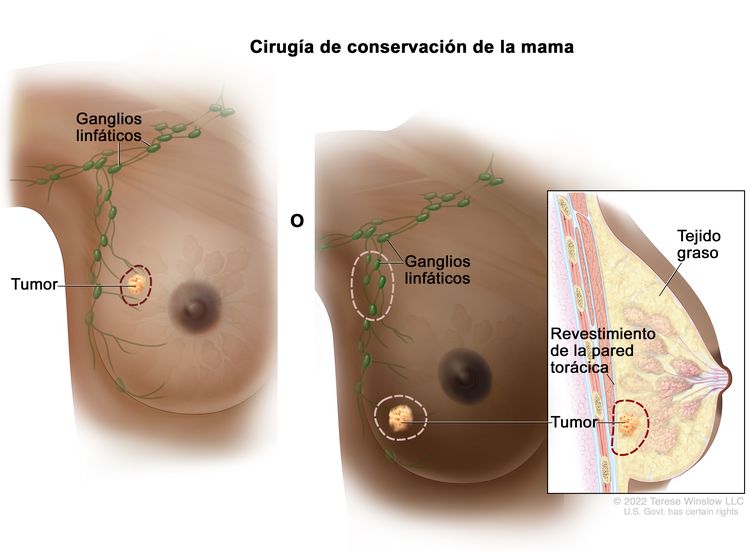 Cirugía de conservación de la mama. Se extirpan el tumor y parte del tejido normal que lo rodea, pero no la mama. Es posible que se extirpen algunos ganglios linfáticos de la axila, así como también parte del revestimiento de la pared torácica, si el cáncer se encuentra cerca de esta.
Cirugía de conservación de la mama. Se extirpan el tumor y parte del tejido normal que lo rodea, pero no la mama. Es posible que se extirpen algunos ganglios linfáticos de la axila, así como también parte del revestimiento de la pared torácica, si el cáncer se encuentra cerca de esta.
Después de que el médico extirpa todo el cáncer visible en el momento de la cirugía, es posible que algunas pacientes reciban quimioterapia o radioterapia para destruir cualquier célula cancerosa que quede. A las mujeres embarazadas con cáncer de mama en estadio temprano se les administra radioterapia y terapia con hormonas después de que nace el bebé. El tratamiento que se administra después de la cirugía para disminuir el riesgo de que el cáncer vuelva se llama terapia adyuvante.
Radioterapia
La radioterapia es un tratamiento del cáncer para el que se usan rayos X de alta energía u otros tipos de radiación para destruir células cancerosas o impedir que se multipliquen. Para la radioterapia externa se usa una máquina que envía la radiación desde el exterior del cuerpo hacia el área en la que se encuentra el cáncer.
La radioterapia externa a veces se administra a mujeres embarazadas con cáncer de mama en estadio temprano (estadios I o II) después de que nace el bebé. Las mujeres con cáncer de mama en estadio tardío (estadios III o IV) quizás reciban radioterapia externa después de los primeros 3 meses del embarazo y, en lo posible, se pospone la radioterapia hasta después de que nazca el bebé.
Quimioterapia
La quimioterapia es un tratamiento del cáncer en el que se usan medicamentos para interrumpir la formación de células cancerosas, ya sea mediante su destrucción o al impedir su multiplicación. Cuando la quimioterapia se toma por boca o se inyecta en una vena o músculo, los medicamentos ingresan al torrente sanguíneo y pueden llegar a las células cancerosas de todo el cuerpo (quimioterapia sistémica).
Por lo general, no se administra quimioterapia durante los primeros 3 meses del embarazo. La quimioterapia que se administra después de este período no suele causar daño al feto, pero a veces produce un parto prematuro o bajo peso al nacer.
Para obtener más información en inglés, consulte la lista Drugs Approved for Breast Cancer (Medicamentos aprobados para el cáncer de mama).
Interrumpir un embarazo no parece mejorar la probabilidad de supervivencia de la madre.
No es probable que poner fin a un embarazo mejore la supervivencia de la madre, por lo tanto, no suele ser una opción de tratamiento.
A veces el tratamiento del cáncer de mama causa efectos secundarios.
Para obtener más información sobre los efectos secundarios que causa el tratamiento para el cáncer, consulte nuestra página sobre efectos secundarios.
stage I breast cancerstage II breast cancerCáncer de mama en estadio temprano durante el embarazo
Para obtener información de los tratamientos que se mencionan a continuación, consulte la sección sobre Aspectos generales de las opciones de tratamiento.
Las mujeres embarazadas con cáncer de mama en estadio temprano (estadio I y estadio II) se suelen tratar de la misma manera que las pacientes que no están embarazadas, con algunos cambios para proteger al feto. El tratamiento incluye las siguientes opciones:
- Mastectomía radical modificada, si el cáncer de mama se diagnosticó al principio del embarazo.
- Cirugía con conservación de la mama, si el cáncer de mama se diagnostica más tarde en el embarazo. Es posible que se administre radioterapia después del nacimiento del bebé.
- Mastectomía radical modificada o cirugía con conservación de la mama durante el embarazo. Después de los primeros 3 meses de embarazo, es posible que se administren ciertos tipos de quimioterapia antes o después de la cirugía.
Durante el embarazo, no se debería administrar terapia con hormonas ni trastuzumab.
Realice una búsqueda en inglés de ensayos clínicos sobre cáncer auspiciados por el NCI que aceptan pacientes en este momento. Busque por tipo de cáncer, edad del paciente y lugar del ensayo. Consulte también información general sobre los ensayos clínicos.
stage III breast cancerstage IV breast cancerCáncer de mama en estadio avanzado durante el embarazo
Para obtener información de los tratamientos que se mencionan a continuación, consulte la sección sobre Aspectos generales de las opciones de tratamiento.
No hay un tratamiento estándar para las pacientes de cáncer de mama en estadio avanzado (estadio III o estadio IV) durante el embarazo. El tratamiento incluye las siguientes opciones:
No se debería administrar radioterapia ni quimioterapia durante los primeros 3 meses del embarazo.
Realice una búsqueda en inglés de ensayos clínicos sobre cáncer auspiciados por el NCI que aceptan pacientes en este momento. Busque por tipo de cáncer, edad del paciente y lugar del ensayo. Consulte también información general sobre los ensayos clínicos.
Aspectos especiales sobre el cáncer de mama durante el embarazo
Key Points for this Section
- Se deben interrumpir la lactancia (producción de leche materna) y el amamantamiento si se planifica administrar cirugía o quimioterapia.
- Según parece, el cáncer de mama no causa daño al feto.
- El embarazo no parece afectar la supervivencia de las mujeres que tuvieron cáncer de mama antes del embarazo.
Se deben interrumpir la lactancia (producción de leche materna) y el amamantamiento si se planifica administrar cirugía o quimioterapia.
Si se programa una cirugía, se debe dejar de amamantar para disminuir el flujo de sangre en las mamas y achicarlas. Muchos medicamentos que se usan para la quimioterapia, en especial, la ciclofosfamida y el metotrexato, aparecen en la leche materna en concentraciones altas y pueden hacer daño al bebé. Las mujeres que reciben quimioterapia no deben amamantar.
Interrumpir la lactancia no mejora el pronóstico de la madre.
Según parece, el cáncer de mama no causa daño al feto.
No hay indicaciones de que las células del cáncer de mama pasen de la madre al feto.
El embarazo no parece afectar la supervivencia de las mujeres que tuvieron cáncer de mama antes del embarazo.
En las mujeres que tuvieron cáncer de mama, el embarazo no parece afectar la supervivencia. Sin embargo, algunos médicos recomiendan que las mujeres esperen hasta 2 años después del tratamiento del cáncer de mama para buscar el embarazo; esto permite detectar temprano si el cáncer recidiva (vuelve). Esto quizás influya en la decisión de una mujer de quedar embarazada.
Información adicional sobre el cáncer de mama durante el embarazo
Para obtener más información del Instituto Nacional del Cáncer sobre el cáncer de mama durante el embarazo, consulte los siguientes enlaces:
- Página principal sobre el cáncer de seno (mama)
- Prevención del cáncer de seno (mama)
- Exámenes de detección del cáncer de seno (mama)
- Opciones de cirugía para mujeres con CDIS o con cáncer de seno
- Senos densos: Respuestas a las preguntas más frecuentes
La información que se presenta a continuación solo está disponible en inglés:
- Drugs Approved for Breast Cancer (Medicamentos aprobados para el cáncer de mama)
Para obtener más información sobre el cáncer en general y otros recursos disponibles en el Instituto Nacional del Cáncer, consulte los siguientes enlaces:
- El cáncer
- Estadificación del cáncer
- La quimioterapia y usted: Apoyo para las personas con cáncer
- La radioterapia y usted: Apoyo para las personas con cáncer
- Cómo hacer frente al cáncer
- Preguntas para el médico sobre el cáncer
La información que se presenta a continuación solo está disponible en inglés:
- For Survivors and Caregivers (Información para sobrevivientes de cáncer y las personas que los cuidan)
Información sobre este resumen del PDQ
Información sobre el PDQ
El Physician Data Query (PDQ) es la base de datos integral del Instituto Nacional del Cáncer (NCI) que contiene resúmenes de la última información publicada sobre los siguientes temas relacionados con el cáncer: prevención, detección, genética, tratamiento, cuidados médicos de apoyo, y medicina complementaria y alternativa. Se publican dos versiones de la mayoría de los resúmenes. La versión dirigida a profesionales de la salud se redacta en lenguaje técnico y contiene información detallada, mientras que la versión dirigida a pacientes se redacta en un lenguaje fácil de comprender, que no es técnico. Ambas versiones contienen información correcta y actualizada sobre el cáncer. Los resúmenes se escriben en inglés y en la mayoría de los casos se cuenta con una traducción al español.
El PDQ es un servicio del NCI, que forma parte de los Institutos Nacionales de la Salud (NIH). Los NIH son el centro de investigación biomédica del Gobierno federal. Los resúmenes del PDQ se basan en un análisis independiente de las publicaciones médicas. No constituyen declaraciones de la política del NCI ni de los NIH.
Propósito de este resumen
Este resumen del PDQ sobre el cáncer contiene información actualizada sobre el tratamiento del cáncer de seno (mama) durante el embarazo. El propósito es informar y ayudar a los pacientes, sus familiares y cuidadores. No ofrece pautas ni recomendaciones formales para la toma de decisiones relacionadas con la atención de la salud.
Revisores y actualizaciones
Los consejos editoriales redactan y actualizan los resúmenes de información sobre el cáncer del PDQ. Estos consejos los conforman equipos de especialistas en el tratamiento del cáncer y otras especialidades relacionadas con esta enfermedad. Los resúmenes se revisan de manera periódica y se modifican con información nueva. La fecha de actualización al pie de cada resumen indica cuándo se hizo el cambio más reciente.
La información en este resumen para pacientes proviene de la versión para profesionales de la salud, que el Consejo editorial del PDQ sobre el tratamiento para adultos revisa de manera periódica y actualiza en caso necesario.
Información sobre ensayos clínicos
Un ensayo clínico es un estudio para responder a una pregunta científica; por ejemplo, si un tratamiento es mejor que otro. Los ensayos se basan en estudios anteriores y en lo que se aprendió en el laboratorio. Cada ensayo responde a ciertas preguntas científicas con el fin de encontrar formas nuevas y mejores de ayudar a los pacientes con cáncer. Durante los ensayos clínicos de tratamiento, se recopila información sobre los efectos de un tratamiento nuevo y su eficacia. Si un ensayo clínico indica que un tratamiento nuevo es mejor que el tratamiento estándar, el tratamiento nuevo quizás se convierta en el "estándar". Los pacientes pueden considerar la participación en un ensayo clínico. Algunos ensayos clínicos solo aceptan a pacientes que aún no comenzaron un tratamiento.
Para obtener más información sobre ensayos clínicos, consulte el portal de Internet del NCI. También puede llamar al número de contacto del NCI 1-800-422-6237 (1-800-4-CANCER), escribir un correo electrónico o usar el chat del Servicio de Información de Cáncer.
Permisos para el uso de este resumen
PDQ (Physician Data Query) es una marca registrada. Se autoriza el uso del texto de los documentos del PDQ; sin embargo, no se podrá identificar como un resumen de información sobre cáncer del PDQ del NCI, salvo que el resumen se reproduzca en su totalidad y se actualice de manera periódica. Por otra parte, se permitirá que un autor escriba una oración como “En el resumen del PDQ del NCI de información sobre la prevención del cáncer de mama se describen, de manera concisa, los siguientes riesgos: [incluir fragmento del resumen]”.
Se sugiere citar la referencia bibliográfica de este resumen del PDQ de la siguiente forma:
PDQ® sobre el tratamiento para adultos. PDQ Tratamiento del cáncer de seno (mama) durante el embarazo. Bethesda, MD: National Cancer Institute. Actualización:
Las imágenes en este resumen se reproducen con autorización del autor, el artista o la editorial para uso exclusivo en los resúmenes del PDQ. La utilización de las imágenes fuera del PDQ requiere la autorización del propietario, que el Instituto Nacional del Cáncer no puede otorgar. Para obtener más información sobre el uso de las ilustraciones de este resumen o de otras imágenes relacionadas con el cáncer, consulte Visuals Online, una colección de más de 3000 imágenes científicas.
Cláusula sobre el descargo de responsabilidad
La información en estos resúmenes no se debe utilizar para justificar decisiones sobre reembolsos de seguros. Para obtener más información sobre la cobertura de seguros, consulte la página Manejo de la atención del cáncer en Cancer.gov/espanol.
Comuníquese con el Instituto Nacional del Cáncer
Para obtener más información sobre las opciones para comunicarse con el NCI, incluso la dirección de correo electrónico, el número telefónico o el chat, consulte la página del Servicio de Información de Cáncer del Instituto Nacional del Cáncer.